In der letzten Zeit kommen minimal-invasive Techniken der onkologischen
Ösophagektomie und entsprechender Rekonstruktion zunehmend zur Anwendung, die in
unserer Klinik routinemäßig angeboten werden.
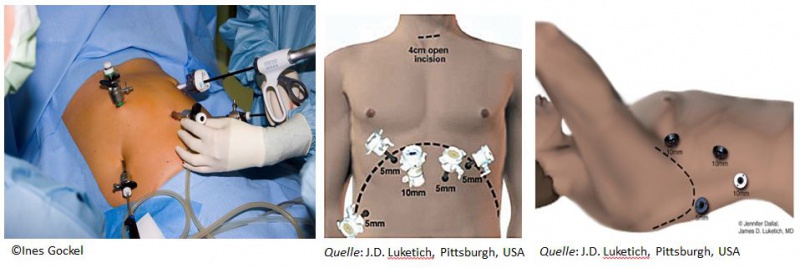 Minimal-invasive Ösophagektomie
Minimal-invasive Ösophagektomie
Die Indikation wird - je nach initialer
Tumorausdehnung und -ansprechen auf die neoadjuvante Therapie - individuell mit
dem Patienten besprochen.
Die S3-Leitlinie „Diagnostik und Therapie der Plattenepithelkarzinome und
Adenokarzinome des Ösophagus" empfiehlt, dass sowohl die Ösophagektomie als auch
die Rekonstruktion des Ösophagus minimal-invasiv oder in Kombination mit offenen
Verfahren (Hybrid-Technik) ausgeführt werden können.
In der chirurgischen Praxis sind Evidenzbasiertheit von Patientensicherheit,
onkologischer Radikalität und Langzeitprognose entscheidend für Wahl der
entsprechenden Technik. Grundvoraussetzung ist, dass minimal-invasive Prozeduren
an der Speiseröhre sich hinsichtlich des Ausmaßes der Resektion bzw. der
Radikalität sowie der Lymphknotendissektion vom offenen Vorgehen nicht unterscheiden, d.h. keine
Kompromisse der onkologischen Standards des Eingriffs eingegangen werden
dürfen.
Definitionen
Die minimal-invasive Ösophagektomie ist ein Oberbegriff für verschiedene
Techniken, die sowohl komplette laparoskopisch-thorakoskopische Prozeduren
(cMIE = complete minimally-invasive esophagectomy) wie
auch Hybrid-Operationen beinhalten, bei denen nur ein Teil der Operation
(abdominell oder thorakal) minimal-invasiv ausgeführt wird. Dennoch werden auch
die Hybrid-Techniken oftmals in der Literatur in cMIE-Gruppen
subsumiert und nicht klar hiervon abgegrenzt. Analog zum offenen Vorgehen kann
die ösophagogastrale Anastomose minimal-invasiv sowohl im Thorax
(hoch-intrathorakal als Ivor Lewis-Ösophagektomie) als auch zervikal
(als 3-Feld-Ösophagektomie nach McKeown) erfolgen. Nachfolgend sind die
Definitionen der verschiedenen Techniken zusammengefasst.
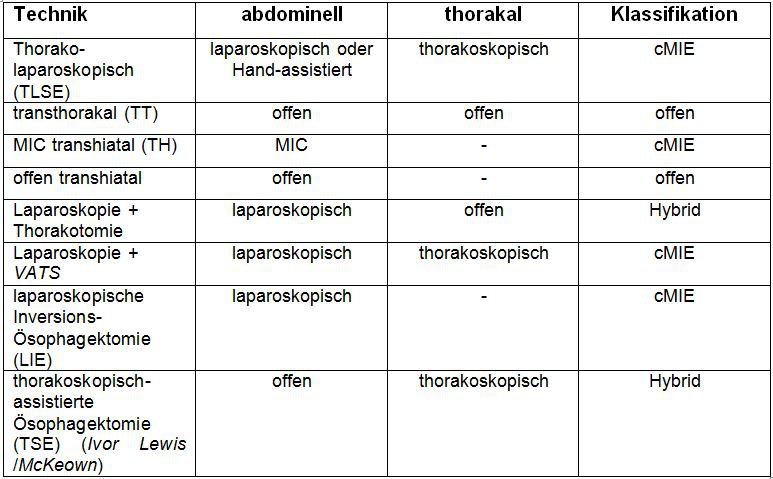
Definitionen der minimal-invasiven Ösophagektomie
Vergleiche der minimal-invasiven Verfahren von Resektion und Rekonstruktion der Speiseröhre
Eine prospektiv-randomisierte Studie konnte eine signifikant niedrigere pulmonale und somit Gesamtmorbidität nach minimal-invasiver Ösophagektomie im Vergleich zum offenen Vorgehen belegen. Eine Metaanalyse von Dantoc et al. wies nach, dass die Anzahl entfernter Lymphknoten - als wichtiger Qualitätsparameter in der onkologischen Chirurgie - in der minimal-invasiv operierten Gruppe signifikant höher war als beim offenen Vorgehen. Vorteil ist möglicherweise - neben dem geringeren pulmonalen Trauma - die verbesserte Visualisierung mediastinaler / thorakaler Lymphknoten. So kam es in einer Untersuchung von Shen et al. im Rahmen der minimal-invasiven Lymphadenektomie zu einem TNM-Upstaging bei 6,6 Prozent der Patienten im Vergleich zur offenen (historischen) Kontrollgruppe. Dabei war die Komplikationsrate in beiden Gruppen nicht signifikant verschieden. Die Anastomosierung beim minimal-invasiven Vorgehen kann mittels transoraler Stapler-Systeme (= zirkuläre Klammernahtgeräte) erfolgen und die Insuffizienzraten (= Nahtundichtigkeiten der Neuverbindung zwischen Rest-Speiseröhre und hochgezogenem Schlauchmagen) unterscheiden sich nicht von denen bei offener Technik. Die ROBOT-Studie in den Niederlanden vergleicht derzeit in randomisiert-kontrollierter, monozentrischer Weise bei 112 Patienten die Robotik-assistierte thorako-laparoskopische mit der offenen transthorakalen Ösophagektomie mit dem Zielparameter der Gesamtkomplikationsrate bei einer Nachbeobachtungszeit von fünf Jahren.
Zusammenfassend sind minimal-invasive Verfahren der onkologischen Ösophagusresektion in erfahrenen Händen sicher und zeigen zahlreiche Vorteile der postoperativen Rekonvaleszenz auf. Die onkologischen Resultate scheinen bisher vergleichbar zum offenen Vorgehen.
Der detaillierte Vergleich der verschiedenen Techniken ergibt - gemäß der aktuellen Literatur - folgende Ergebnisse.
Die Ösophagus-Resektion als hochkomplexer Zweihöhlen-Eingriff sollte in einem High Volume-Zentrum mit großer chirurgischer und intensivmedizinischer sowie endoskopisch-interventioneller Expertise durchgeführt werden, da dem interdisziplinären Komplikationsmanagement in der postoperativen Phase eine große Bedeutung zukommt.