Es gibt verschiedene Therapieansätze, eine für Sie oder Ihr Kind relevante Trichterbrust zu korrigieren. Wenn nichtoperative Methoden (z.B. Physiotherapie, Saugglockenbehandlung (1)) nicht mehr sinnvoll erscheinen oder diese ausgeschöpft sind, planen wir gemeinsam mit Ihnen einen operativen Eingriff, der die Trichterbrust definitiv korrigiert.
Gründe für die operative Korrektur einer Trichterbrust sind deutlich sichtbare Trichter (Abb. 1), die auch mit Belastungseinschränkungen oder Verlagerungen des Herzens bzw. andere Organe des Brustkorbes einhergehen und zu oben genannten Beschwerden führen können. Maßgeblich ist dabei immer der individuelle Leidensdruck.

Abb. 1: Trichterbrust bei einem 15 jährigen Jungen vor der Nuss-Operation
Für eine sorgfältige Operationsplanung müssen oft weitere Tests durchgeführt werden wie z.B. eine MRT-Untersuchung des Brustkorbes (Abb. 2), eine Herzuntersuchung (EKG, Echokardiographie), eine Lungenfunktionsprüfung (Spirometrie) und eine Allergietestung auf Metalle wie Nickel und Chrom.
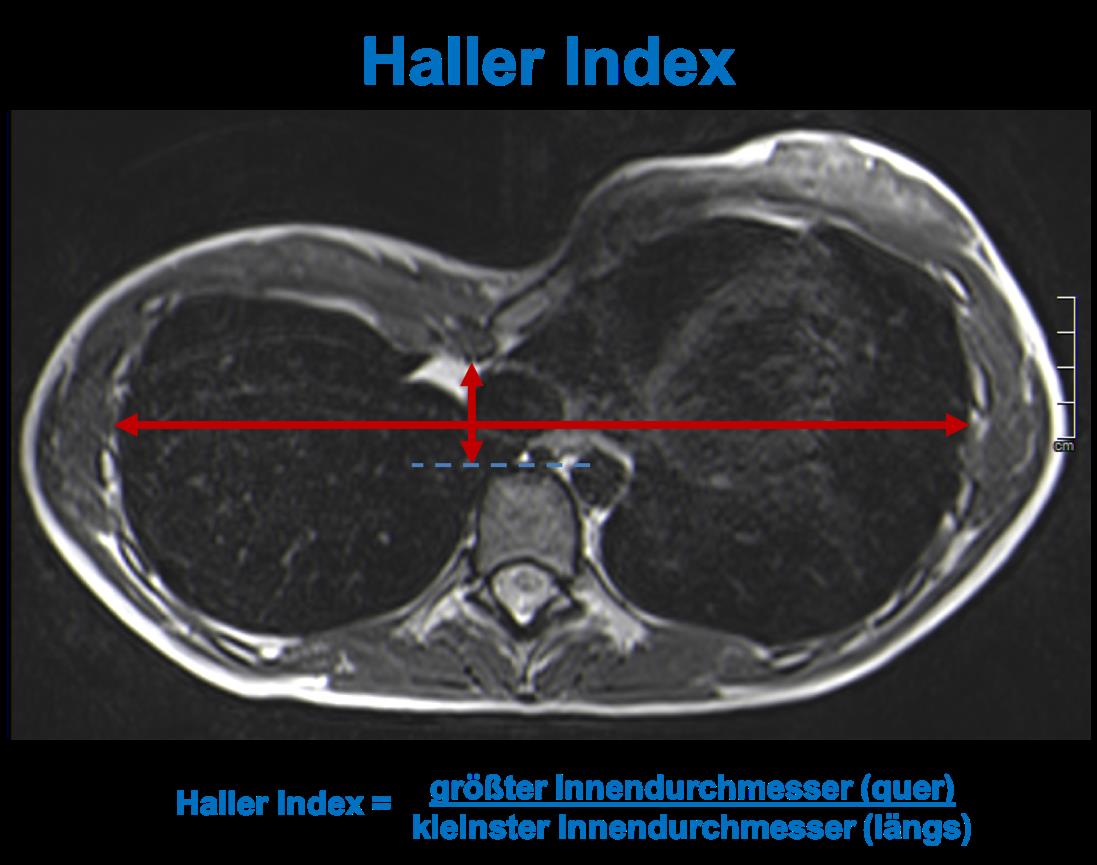
Abb. 2: Magnetresonanztomographie (MRT) bei einem Patienten mit Trichterbrust zur Bestimmung der Trichtertiefe (sog. Haller-Index, (6))
Obligatorisch ist die regelmäßige Fotodokumentation des Brustkorbs. Das optimale Operationsalter liegt bei 14 bis 16 Jahren, denn dann ist das körperliche Wachstum in der Regel abgeschlossen, der Brustkorb aber noch sehr flexibel und gut zu modellieren. Aber auch darüber hinaus profitieren v.a. junge Erwachsene von einer Operation (2). Mehrere internationale Studien konnten zeigen, dass auch bei diesen Patienten neben einem überzeugenden kosmetischen Ergebnis eine langfristige Verbesserung von körperlichen Einschränkungen erreicht werden kann (3,4).
Die operative Korrektur der Trichterbrust bei Kindern hat mit der Einführung der minimal-invasiven Methode nach Nuss (sog. MIRPE-Verfahren, Minimal-Invasive Rekonstruktion einer Pectus Excavatum) einen bedeutenden Wandel erfahren (5). Bei dieser Technik wird ein zuvor individuell angepasster Metallbügel über kleine seitliche Hautschnitte unter endoskopischer Kontrolle (Brustkorbspiegelung) im Brustkorb platziert und das Brustbein dadurch gehoben (Abb. 3). Während und nach der Operation erfolgt eine Behandlung mit Antibiotika, um einer Entzündung vorzubeugen.
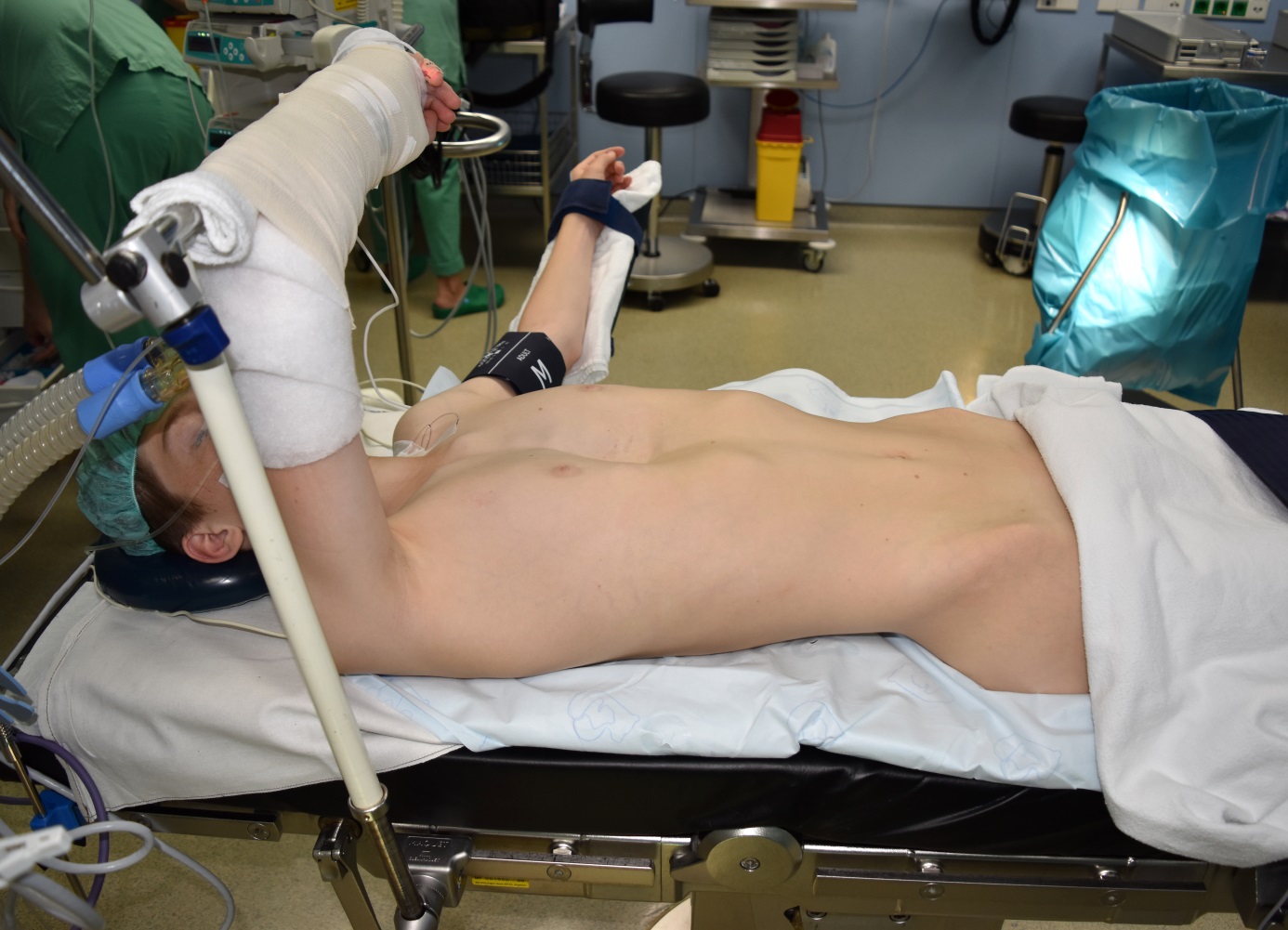
Abb. 3 a): Intraoperative Lagerung
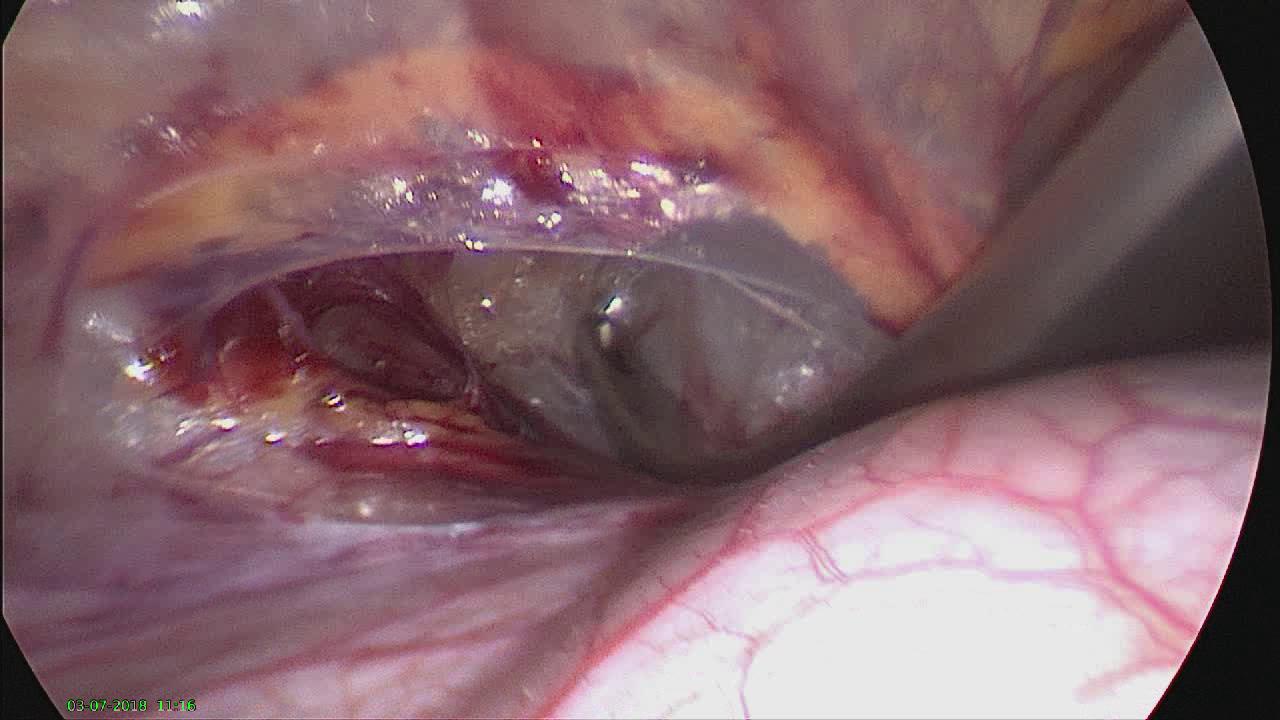
Abb. 3 b): Kontrolliertes Hinüberführen des Metallstabes (Schwert) hinter dem Brustbein (Brustkorbspiegelung)
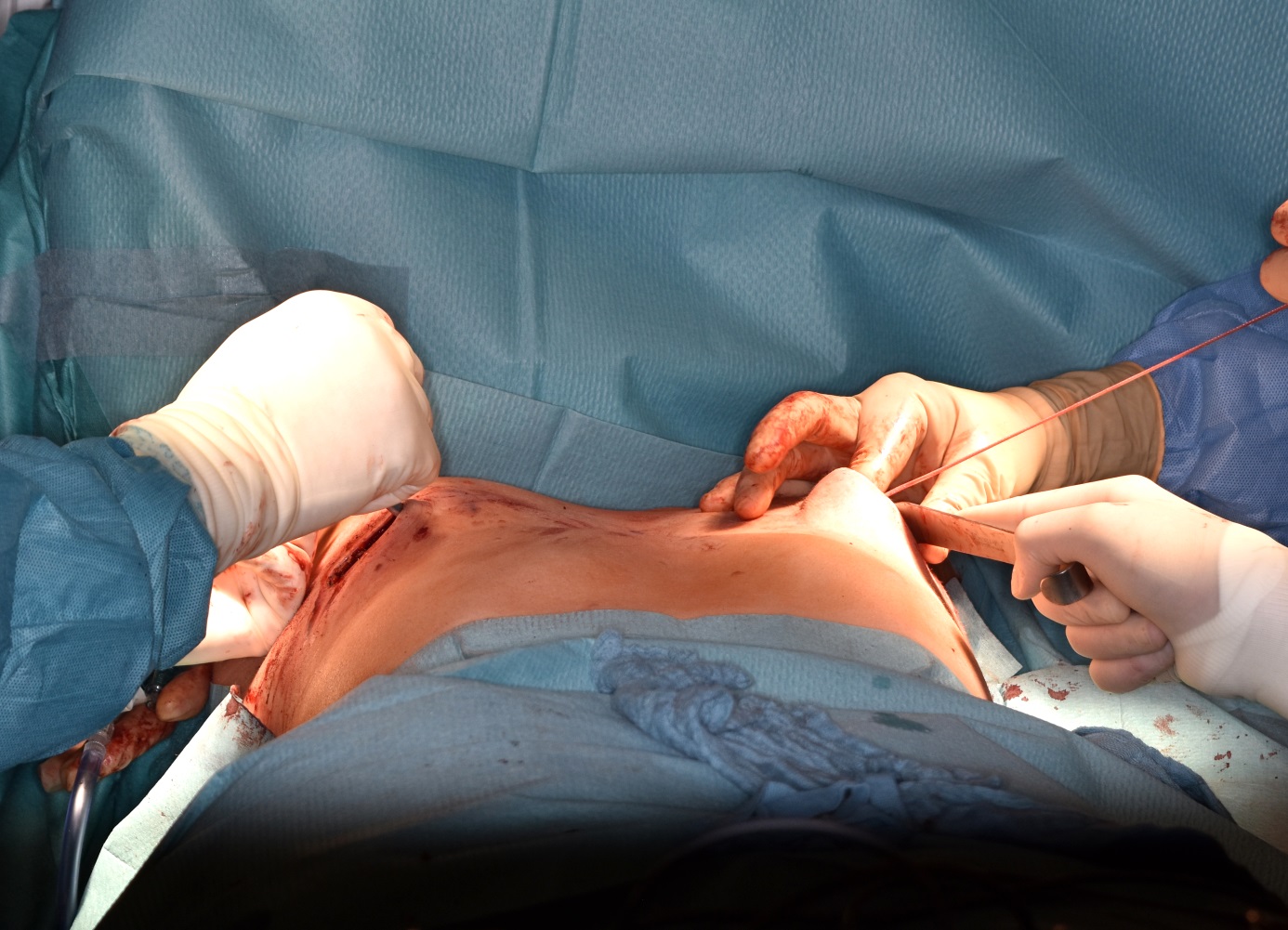
Abb. 3 c): Ersatz des Metallstabes (Schwert) durch den Nuss-Bügel
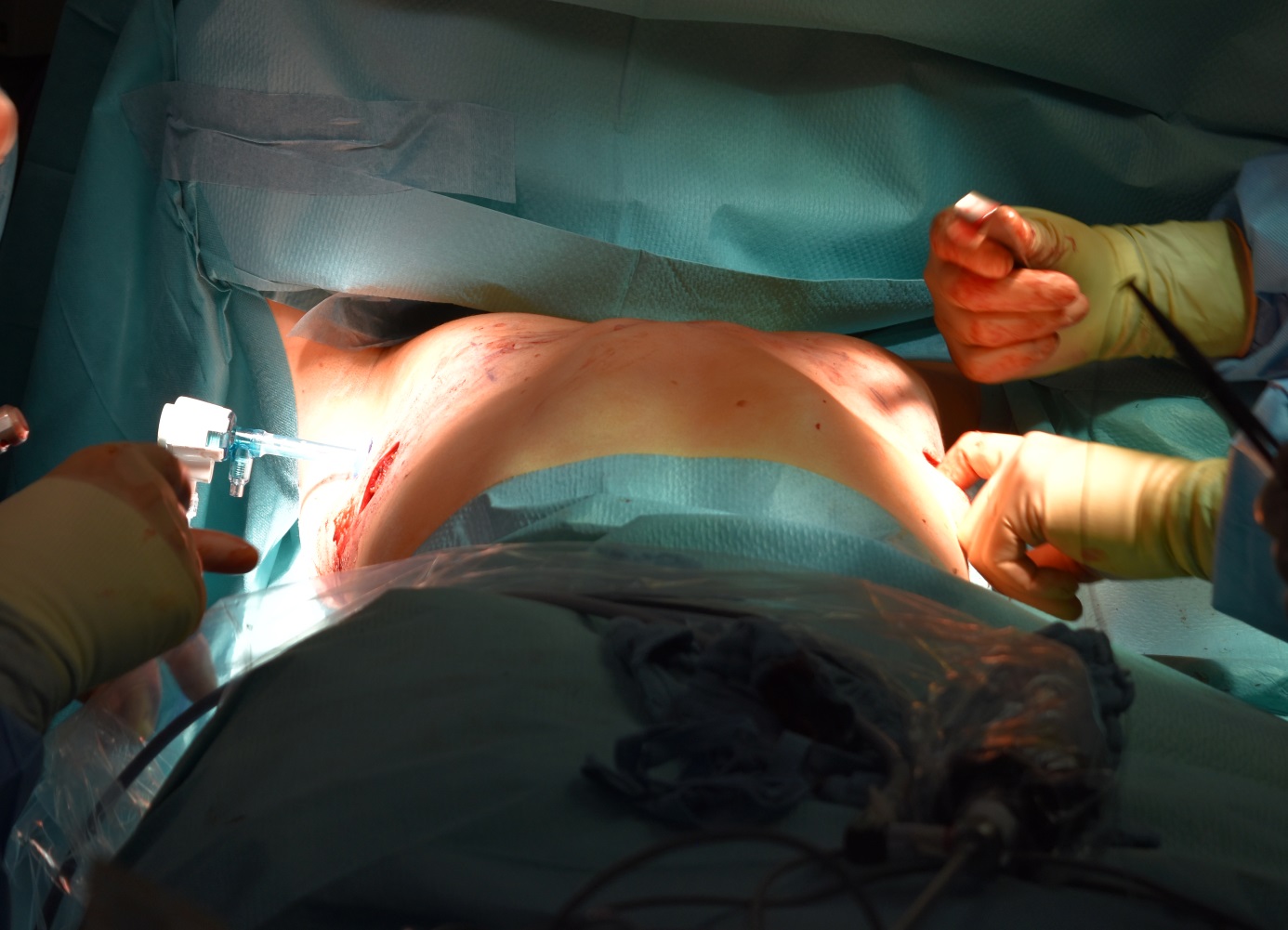
Abb. 3 d): Umwenden des Nussbügels und damit Aufrichtung des Trichters
Durch ein im Vergleich zum offenen Verfahren geringeres Operationstrauma und kürzere Operations- bzw. Erholungszeiten erfährt diese Methode eine große Akzeptanz beim Patienten. Mehr als 90% der Patienten sind mit dem Operationsergebnis sehr zufrieden (Abb. 4, 5). Konventionelle, offen-chirurgischen Operationstechniken der Trichterbrust (z.B. Ravitch-Methode) treten damit in den Hintergrund und bleiben Einzelfällen vorbehalten.
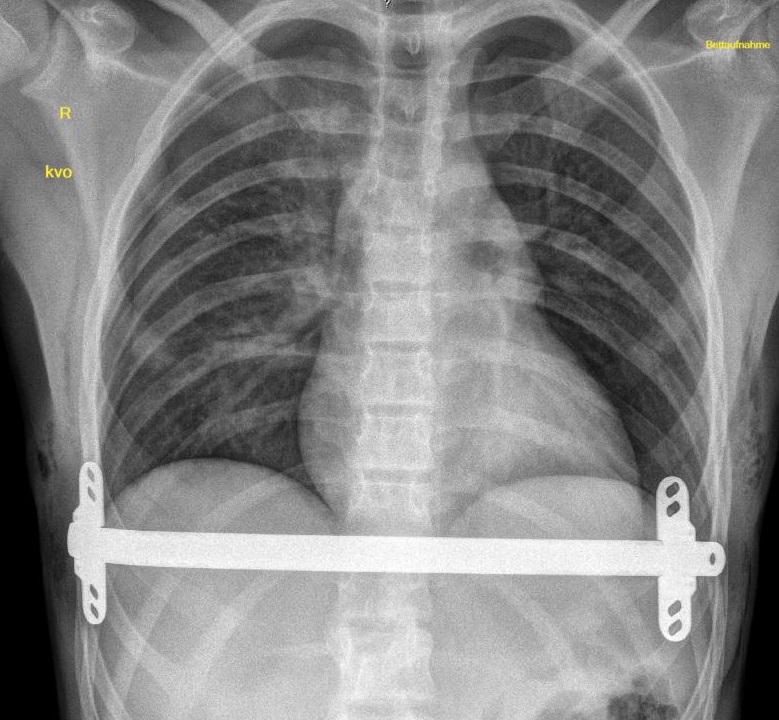
Abb. 4: Röntgenbild mit regelrechter Lage des Metallbügels sowie der Halteplatten beidseits nach Nuss-Operation
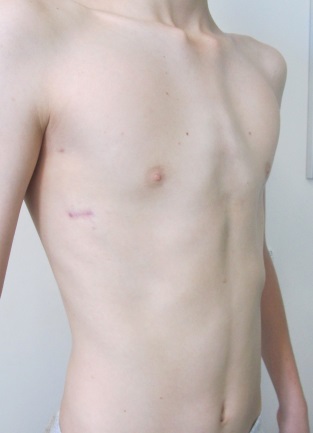
Abb. 5: Korrekturergebnis 3 Monate nach Nuss-Operation
Physiotherapie
Nicht nur vor und nach einer Operation kann durch Übungen viel erreicht werden. Manchmal ist sie allein der wichtigste Schritt zu einem besseren Körpergefühl. Durch das Team der Physiotherapie am Universitätsklinikum Leipzig wurde ein Übungskatalog erstellt, der durch Stärkung der Atemhilfs-, Brust- und Rückenmuskulatur, eine Verbesserung des Erscheinungsbildes, der Haltung sowie der Belastbarkeit ermöglicht und besten Voraussetzungen für ein gutes operatives Ergebnis schafft.
Schmerztherapie
Für unsere Patienten, die an einer Brustwanddeformität operiert werden, haben wir zusammen mit der Klinik für Anästhesie ein spezielles Konzept entwickelt, um die mit dem Eingriff verbundenen Schmerzen und Ängste optimal behandeln zu können. Dazu gehören gängige (z.B. Ibuprofen, Metamizol) und spezielle Schmerzmittel (z.B. Pregabalin), welche als Tropfen, Tabletten oder über die Venen gegeben werden. Zudem erfolgt eine örtliche Betäubung während des Eingriffes. Des Weiteren empfehlen wir unseren Patienten die Anlage einer Schmerzpumpe (Periduralanästhesie, PDA), um Beschwerden am Brustkorb auch in den ersten Tagen nach der Operation effektiv lindern zu können.
Literatur
1. Schier F, Bahr M, Klobe E. The vacuum chest wall lifter: an innovative, nonsurgical addition to the management of pectus excavatum. J Pediatr Surg. 2005 Mar;40(3):496–500.
2. Krasopoulos G, Dusmet M, Ladas G, Goldstraw P. Nuss procedure improves the quality of life in young male adults with pectus excavatum deformity. European Journal of Cardio-Thoracic Surgery. 2006 Jan;29(1):1–5.
3. Kelly RE, Cash TF, Shamberger RC, Mitchell KK, Mellins RB, Lawson ML, et al. Surgical repair of pectus excavatum markedly improves body image and perceived ability for physical activity: multicenter study. Pediatrics. 2008 Dec;122(6):1218–22.
4. Maagaard M, Tang M, Ringgaard S, Nielsen HHM, Frøkiær J, Haubuf M, et al. Normalized Cardiopulmonary Exercise Function in Patients With Pectus Excavatum Three Years After Operation. Ann Thorac Surg. 2013 Jul;96(1):272–8.
5. Nuss D, Obermeyer RJ, Kelly RE. Nuss bar procedure: past, present and future. Ann Cardiothorac Surg. 2016 Sep;5(5):422–33.
6. Haller JA, Kramer SS, Lietman SA. Use of CT scans in selection of patients for pectus excavatum surgery: a preliminary report. J Pediatr Surg. 1987 Oct;22(10):904–6.